Нетрудоспособность после инсульта: сколько держат на больничном и как его оплачивают?
Содержание:
- Определение
- Питание больного после инсульта
- 1. В еде должно присутствовать достаточное количество белков.
- 2. Снижаем калорийность рациона.
- 3. Ограничиваем потребление соли, жидкости и сахара.
- 4. Исключаем из рациона животные и кулинарные жиры.
- 6. Запрещены все блюда, возбуждающие деятельность нервной и сердечно-сосудистой систем.
- 7. Дробный прием пищи.
- 8. Добавляем в рацион морепродукты.
- Инвалидность после инсульта
- Когда не оплачивают больничные по уходу за родственником
- Что можно после инфаркта
- Что влияет на срок нетрудоспособности?
- Сколько лежат в больнице после инсульта в реанимации и отделении
- Восстановительный период
- Первая помощь
- Выход есть
- Как пройти комиссию: алгоритм
- Реабилитационный период
- Показания к холецистэктомии
- Сколько дней на больничном после инсульта
- Продолжительность больничного листа после инсульта
- Больничный по уходу за ребенком в 2021 году
- Стационарное лечение
Определение
Инсульт — это острое и внезапное нарушение кровообращения в головном мозге, которое приводит к необратимому нарушению работы органа. Выделяют две разновидности инсульта — ишемический и геморрагический. Первый чаще всего диагностируется у людей пожилого возраста, в то время как второй тип характерен для населения возрастом до 45 лет.
Ишемический инсульт, или инфаркт мозга, развивается при сужении или закупорке важных артерий, которые поставляют кровь в мозг. Его клетки, лишенные необходимого кислорода, погибают.
Геморрагический инсульт — это нетравматическое внутримозговое кровоизлияние, при котором травмируются артерии, питающие орган.
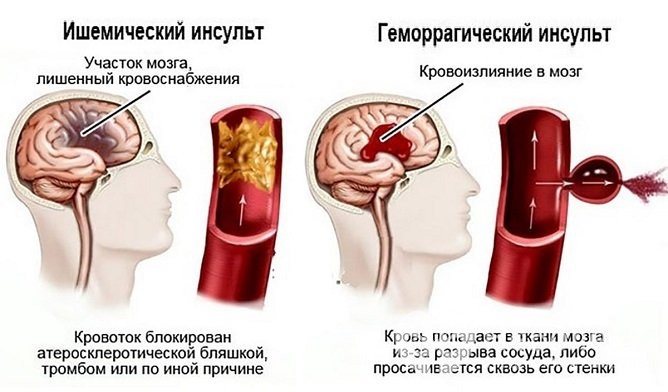
Сколько лежат в больнице с инсультом? Так как две разновидности одного заболевания так кардинально различаются, то и лечение у них принципиально разное. От степени поражения головного мозга напрямую зависит длительность необходимого лечения.
Питание больного после инсульта
Диета в постинсультный период содержит следующие основные правила:
1. В еде должно присутствовать достаточное количество белков.
Физиологическая суточная норма белка составляет 90-100 г. Включите в меню свежий творог, постное мясо и рыбу, яичный белок, гречневую и овсяную крупу.
2. Снижаем калорийность рациона.
Общее количество калорий в ежедневном рационе не должно превышать 2500-2600 ккал, при наличии избыточного веса — не более 2000-2200 ккал. При дефиците массы тела, энергетическая ценность должна быть несколько выше, примерно 2800-3000 ккал
3. Ограничиваем потребление соли, жидкости и сахара.
Переизбыток поваренной соли способствует повышению артериального давления.
Количество поваренной соли снижаем до 6 г в день, а в период обострения она исключается совсем (кроме 2-3 г, содержащихся в самих продуктах). Все соленые и маринованные продукты под запретом.
Свободная жидкость (помимо содержащейся в пище) — 1,2 л Индивидуальный объем следует обговорить с лечащим врачом.
4. Исключаем из рациона животные и кулинарные жиры.
Необходимо для того чтобы снизить уровень холестерина в крови, очистить сосуды от атеросклеротических бляшек и восстановить нормальный ток крови в артериях.
Вместо них используем растительные — подсолнечное, льняное, оливковое, рапсовое масло.
6. Запрещены все блюда, возбуждающие деятельность нервной и сердечно-сосудистой систем.
Кофе, крепкий чай, шоколад, любые алкогольные напитки, газированные сладкие напитки.
Мясные и рыбные бульоны, острые закуски и приправы, грибные навары.
Категорически запрещается употреблять полуфабрикаты, фаст-фуд и подобные вредные продукты.
7. Дробный прием пищи.
Принимать пищу следует 4-5 раз в день, небольшими порциями. Обильная еда противопоказана.
Последний прием пищи осуществлять не позднее чем за 3-4 часа до сна.
8. Добавляем в рацион морепродукты.
Морская капуста, крабы, омары, кальмары, креветки и т.д. содержат полиненасыщенные жирные кислоты, триглицериды омега-3, которые снижают уровень холестерина и поддерживают эластичность суставов.
Инвалидность после инсульта
Вопрос дают ли инвалидность после инсульта, актуален для многих. На получение данного статуса может рассчитывать любое лицо, у которого обнаружены признаки, свидетельствующие о потере полной или же частичной трудоспособности. Устанавливая инвалидность после инсульта, учитывают реальную степень произошедших патологических изменений.
Если пациент сочтет такую ситуацию незаконной, лучше обратиться в местный отдел здравоохранения или непосредственно в министерство. После получения положительного ответа от органа такого уровня проводится повторное освидетельствование.
Когда не оплачивают больничные по уходу за родственником
Работники имеют право на листки нетрудоспособности не только лично для себя, но и для осуществления ухода за некоторыми категориями родственников:
- за малолетним ребенком до 7 лет – не более 60 дней в год;
- за школьником от 7 до 15 лет – до 45 дней в год;
- за ребенком до 7 лет с тяжелым заболеванием (онкологическим и другими, обозначенными законодательством) – до 90 дней в году;
- за инвалидом (необязательно ребенком) – до 120 дней в течение года;
- за родственниками старше 15 лет – до недели в год либо до месяца в случае тяжелых заболеваний (по заключению медицинской комиссии).
Закон предусматривает ряд ситуаций, при наступлении которых в оплате по таким листкам следует отказ. Это, прежде всего, превышение установленных сроков нахождения на больничном. Работодатель и ФСС оплатят отсутствие на рабочем месте в течение оговоренных периодов полностью, но за дни сверх лимита оплата не начисляется.
ВАЖНАЯ ИНФОРМАЦИЯ! Если ребенок заболел во время ежегодного отпуска работника, отдельная оплата больничного по уходу за ним не положена.
Что можно после инфаркта
Людям, перенесшим инфаркт рекомендуется:
- нежирное мясо в отварном виде, тощее мясо курицы и индейки (приготовленное без кожи), нежирная рыба;
- нежирные молочные продукты — простокваша, кефир, творог;
- растительные масла — подсолнечное, оливковое, льняное, соевое;
- свежие овощи;
- фрукты и ягоды. Яблоки, цитрусовые, клубника, авокадо, черника и груши – 2-3 раза в неделю (эти плоды богаты грубыми пищевыми волокнами);
- сухофрукты — не больше одной горсти в день;
- все виды рассыпчатых и слизистых каш, кроме манки. Допустимо 1-2 раза в неделю готовить на гарнир макароны из твердых сортов пшеницы.
Принимать пищу следует 5 раз с промежутками в 3 часа, малыми порциями, последний прием пищи не позднее чем за 3 часа до сна.
Кардиологический санаторный центр Переделкино
После выписки из больницы для успешного восстановления после инфаркта миокарда необходимо пройти реабилитацию в специализированном кардиологическом санатории.
Здесь вы сможете максимально восстановить физическое и психологическое здоровье, режим двигательной активности, а также подготовиться к нагрузкам, которые ожидают вас в работе и быту.
Цель санаторной реабилитации — формирование привычки к здоровому образу жизни, двигательной активности и правильному питанию.
Что влияет на срок нетрудоспособности?
У каждого человека инсультные состояния переносятся по-разному, так как это зависит от индивидуальных физиологических особенностей организма. У молодых людей чаще развиваются микроинсульты.
Сосудистая система пожилых лиц в силу возрастных особенностей более нестабильна и изношена, поэтому у них острые нарушения кровоснабжения могут протекать усугублено и тяжело.
На срок амбулаторной терапии влияют такие факторы:
- самочувствие. Больничный лист открыт до полного восстановления работоспособности;
- осложнения. При развитии негативных последствий листок нетрудоспособности пролонгируется до стабилизации состояния;
- рецидивы. При скором повторном инсульте освобождение от работы дают на срок до трех месяцев. Такое решение может принимать врачебная комиссия;
- соблюдение назначений доктора. Когда пациент не хочет проходить терапию прописанную врачами, не вносит рекомендованные коррективы в свой образ жизни, отказывается от стационара, тогда больничный бюллетень может быть закрыт преждевременно.
После перенесенного инсульта показано санаторно-курортное лечение. Такая реабилитация направлена на социальную адаптацию и восстановление утраченных функций организма.
Применяется целый комплекс методик:

- лечебная адаптивная физкультура;
- массаж;
- гирудотерапия;
- гипокситерапия;
- психологические тренинги;
- магнитная и лазерная терапия;
- акупунктурное лечение;
- аппаратное восстановление двигательных функций.
На время реабилитации, которая проходит в санатории, человеку также оформляется бюллетень нетрудоспособности.
Мнение эксперта
Ирина Васильева
Эксперт по гражданскому праву
Льготные путевки в санатории получают инвалиды 1 и 2 группы, пенсионеры и другие, социально незащищенные слои населения.
Дорогие читатели! Для решения вашей проблемы прямо сейчас, получите бесплатную консультацию — обратитесь к дежурному юристу в онлайн-чат справа или звоните по телефонам:Вам не нужно будет тратить свое время и нервы — опытный юрист возмет решение всех ваших проблем на себя!
Сколько лежат в больнице после инсульта в реанимации и отделении
Если о первых двух этапах можно сказать, что сроки пребывания там непредсказуемы и зависят от здоровья больного, его состояния после операции, то уже третий этап регламентируется по закону. Существуют предписания Министерства Здравоохранения, согласно которым инсультники после прохождения острого периода переводятся в общую палату, длительность пребывания в ней составляет от 21 до 30 дней.
- у пациента стабилизировался уровень давления, нормализовались показатели работы сердца;
- больной может самостоятельно дышать без поддержки аппаратов;
- врач и обслуживающий персонал могут общаться с больным – понимание простых просьб, выполнение, по возможности, движений;
- способность больного попросить помощи самостоятельно;
- если отступил риск повторного кровотечения.
Восстановительный период
Реабилитация человека, перенесшего инсульт должна начинаться сразу после перевода его из отделения интенсивной терапии. Вначале применяются щадящие методы, такие как легкий массаж или пассивная гимнастика, позже нужно подключать пациента к выполнению некоторых упражнений.
Особенные результаты приносит комплексная терапия, которая включает в себя физиотерапевтические процедуры, занятия с психиатрами, логопедами и нейропсихологами. Также поощряются методы восстановления физической деятельности с применением тренажеров, в том числе и роботизированных. Таким образом человека можно заново научить использовать свои физиологические возможности. Также следует понимать, что инсульт наносит непоправимый ущерб мозговой деятельности, а значит, влияет и на психоэмоциональное состояние, поэтому пациенту нужна поддержка родных и близких людей.

Сколько дней лежат в больнице после инсульта? Процесс реабилитации пациентов происходит довольно медленно, поэтому на успехи можно рассчитывать только после нескольких месяцев лечения и занятий со специалистами. При этом половину этого времени человек проведет в стационаре, а вторую половину будет выполнять предписания врачей в домашних условиях.
Первая помощь
От того, насколько своевременно будет оказана помощь, зависит, сколько лежат в больнице с ишемическим инсультом. Одним из важнейших моментов считается не только распознать острое состояние, а затем вызвать скорую помощь, но и оказать больному посильную помощь. Она заключается в следующих действиях:
При потере человеком сознания нужно переместить его в наиболее удобное положение.
Голова должна быть повернута набок для того, чтобы больной не захлебнулся собственными рвотными массами.
Важно следить за показателями артериального давления у человека для того, чтобы сообщить их бригаде медиков.
Врачам неотложки обязательно нужно описать все симптомы, а также сообщить данные о человеке.
Выход есть
В 2002 году впервые в России в многопрофильной клинике ЦЭЛТ для эффективного предотвращения сосудистых катастроф была создана специализированная междисциплинарная служба «СТОП-Инсульт». За три года в программе по профилактике инсульта приняли участие более 2000 человек.
Создание службы превентивной ангионеврологии стало возможным благодаря тому, что в ЦЭЛТ созданы все необходимые условия для своевременной диагностики изменений со стороны сердца, крови или сосудов мозга, способных привести к острому нарушению мозгового кровообращения. Современная лаборатория в короткие сроки определяет показатели уровня холестерина, вязкости и свертываемости крови. Безопасные и информативные методы дают представление о состоянии сосудов мозга, позволяют своевременно обнаружить опасные атеросклеротические бляшки, критические сужения артерий. Эхокардиография и суточное мониторирование и артериального давления дают полное представление о работе сердца. В необходимых случаях и ангиография дополняют мнения врачей о состоянии сосудов и головного мозга.
Все эти данные нужны для того, чтобы выявить возможные предпосылки инсульта. Ведь не только повышенное артериальное давление может привести к мозговой катастрофе. Зачастую опасность кроется в свойствах крови — склонности к тромбообразованию или, например, в повышении уровня гомоцистеина — аминокислоты, которая “повреждает” сосудистую стенку и способствует развитию атеросклероза.
Как пройти комиссию: алгоритм
Шаг 1
Сначала необходимо получить направление на прохождение освидетельствования у терапевта на основании данных, внесённых в амбулаторную карту.
Справка! Правилами признания гражданина инвалидом (пункт 20) устанавливается возможность потребовать выдачи направления не только по месту жительства и регистрации, но и по месту временного нахождения.
Для подачи заявления надо получить такой список документов:
- направление;
- удостоверение личности;
- ксерокопия книжки труда;
- в некоторых случаях – справка о доходах;
- амбулаторная карта;
- оригиналы и копии выписок из клиник;
- рекомендационные бумаги с работы или учебного заведения;
- заявление;
- акт (форма Н–1) о производственной травме или о профессиональном заболевании.
Возможные сроки сбора необходимых данных могут варьироваться в зависимости от количества бумаг, графиков приёма организаций, от которых требуются справки.
Некоторые документы для прохождения медико-социальной экспертизы требуют грамотного заполнения
И очень важно при этом не совершить никаких ошибок. Поэтому наши специалисты подготовили подробные статьи о правилах оформления:
- заявления и посыльного листа;
- производственной характеристики;
- педагогической характеристики для учащихся.
Шаг 2
Осуществление записи на прохождение комиссии и определение точной даты в соответствии с теми сроками, которые прописаны в п. 27 «Порядка выдачи листков нетрудоспособности» Приказа Минздравсоцразвития №624н от 29.06.2011.
Шаг 3
Прохождение гражданином экспертизы. Она может иметь место как в бюро, так и, если это необходимо, на дому у больного. Как правило, присутствуют при этом работники учреждения (минимум трое) и другие врачи всех необходимых профилей.
В ходе самой экспертизы специалисты в первую очередь знакомятся со всей документацией, затем уже проводят осмотр и беседу с пациентом, анализируют его состояние. Все действия и разговоры во время работы комиссии протоколируются.
Шаг 4
Закрытое голосование всех членов комиссии, на основании которого выносится вердикт. Предоставление положенной информации об этом решении.
Шаг 5
Пятая статья упомянутых Правил регламентирует присвоение гражданину статуса инвалида, если у него установлены:
- серьёзные и устойчивые нарушения функций организма ввиду болезни;
- лимитированные способности к нормальной жизнедеятельности;
- нужда в защите и помощи со стороны государства.
Есть и иные основания для вынесения разнообразных решений. Они содержатся в Приказе Министерства труда и социальной защиты РФ от 17 декабря 2015 г. № 1024н.
Важно! Принятое комиссией решение доносится до пациента в тот же день, в который происходило проведение обследования. В случае положительного заключения человеку на руки выдаётся оригинал справки, а также разработанная специально для него схема будущей реабилитации и лечения
Шаг 6
Обращение гражданина с этой самой справкой в пенсионный фонд или иную социальную организацию для получения пенсии и иной помощи. Сделать это необходимо в течение трёх дней после получения бумаг.
Итого, примерно за два месяца реально успешно оформить себе инвалидность.
Однако это не означает, что о визите в бюро МСЭ можно забыть. В зависимости от назначенной группы, инвалиды в России должны подтверждать свой статус с некой периодичностью:
- первая группа – каждые два года;
- вторая и третья – ежегодно;
- дети-инвалиды – один раз в течение действия данного статуса.
Раньше срока перепройти МСЭ тоже возможно. Если это связано с заметным ухудшением состояния гражданина – то когда угодно, если же нет – то инвалидность должна быть действительна ещё не больше чем два месяца.
Постановление Правительства РФ от 20.02.2006 N95 предоставляет гражданам право и оспорить решение комиссии. На то, чтобы обжаловать вердикт местного центра МСЭ в главном бюро, отведён срок в один месяц. Такой же период действует для жалобы на решение главного бюро в центре федеральном.
Документы на обжалование при этом приносить надо в то бюро, где Вы уже обследовались. Именно оно само вынуждено передавать заявления недовольных граждан в вышестоящие инстанции не более чем в трёхдневные сроки. Самый последний орган, в который можно обратиться при таком разбирательстве, и решение которого обжалованию уже не подлежит – это суд.
Реабилитационный период
Обычно пациентов выписывают на следующий день после лапароскопической герниопластики, иногда вечером того же дня. Практически сразу можно вернуться к привычной жизни, разрешается вождение автомобиля. Больничный выдают на 4–5 дней. В течение 1–2 дней могут беспокоить небольшие боли, их снимают обычными обезболивающими препаратами из домашней аптечки. Полное заживление тканей происходит через 2–3 недели. В течение этого времени нужно ограничить физические нагрузки, запрещается поднимать тяжести. Риск рецидива после лапароскопической операции практически нулевой.
При осложненных грыжах восстановительный период более долгий.

Показания к холецистэктомии
Желчный пузырь — небольшой орган в виде мешочка, который находится на нижней поверхности печени. Его объем у взрослого человека достигает 50–60 см³. Анатомически в нем различают дно, тело и шейку, которая переходит в пузырный желчный проток. Последний соединяется с общим печеночным протоком, и вместе они образуют общий желчный проток. Соединяясь с протоком поджелудочной железы, он впадает в двенадцатиперстную кишку.
Желчный пузырь нужен для того, чтобы хранить желчь. Когда пища поступает из желудка в двенадцатиперстную кишку, он сокращается и выделяет 40–60 мл желчи. Это необходимо для нормального пищеварения. Однако, желчный пузырь, пораженный патологическим процессом, перестает нормально выполнять свою работу и становится лишь источником проблем: вызывает боли, превращается в резервуар для инфекции, нарушает функцию желчевыводящих путей и поджелудочной железы. Холецистэктомия помогает полностью избавиться от всех симптомов в 90–95% случаев.
Одно из наиболее распространенных показаний к холецистэктомии — желчнокаменная болезнь. К хирургическому лечению прибегают, когда в желчном пузыре имеются камни, которые вызывают симптомы:
- Приступы желчной колики — острой, резкой, очень сильной боли под правым ребром. У 2/3 пациентов после первого такого приступа в течение двух лет происходит повторный. У некоторых впоследствии развиваются серьезные осложнения. Если эпизоды острых болей повторяются — это однозначное показание к операции.
- «Малые» симптомы: привкус горечи во рту, ощущение дискомфорта, тяжести под правым ребром после еды, ноющие боли. У 6–8% таких пациентов ежегодно возникают состояния, требующие неотложного хирургического лечения, поэтому врач может предложить плановую холецистэктомию.
Если желчнокаменная болезнь не вызывает симптомов, то хирургическое лечение может быть рекомендовано при крупных камнях (2,5–3 см — из-за риска пролежней), гемолитической анемии, операциях по поводу ожирения (течение желчнокаменной болезни может усугубиться после резкой потери веса), при ожидаемой продолжительности жизни больного более 20 лет (так как со временем растет риск осложнений).

Другие показания к холецистэктомии в плановом порядке:
- Хронический калькулезный холецистит — образование камней в желчном пузыре и воспаление его стенки. Заболевание чаще всего встречается у женщин старшего возраста.
- Полипы — аномальные разрастания на стенке желчного пузыря. Причины их возникновения до конца не изучены, зачастую они не вызывают симптомов и являются случайной находкой во время УЗИ.
- «Фарфоровый» желчный пузырь — состояние, при котором стенка органа покрывается слоем кальция. Его основная причина — длительное воспаление. У таких пациентов повышен риск развития злокачественной опухоли.
- Перенесенный приступ острого холецистита. Плановую холецистэктомию рекомендуется выполнить в течение ближайших 4–6 недель, максимум — в течение 12 недель.
- Перенесенный приступ острого билиарного панкреатита — воспаления в поджелудочной железе, вызванного проблемами с желчным пузырем. Обычно причинами являются желчные камни, воспаление, анатомические особенности. Пациента готовят к операции сразу, как только стихают проявления панкреатита.
- Акалькулезная холецистопатия (дискинезия желчного пузыря) — нарушение моторики желчного пузыря, которое сопровождается мучительными симптомами. Это показание не является абсолютным. В России при нем проводят холецистэктомию только в определенных случаях, когда неэффективна медикаментозная терапия.
- Рак желчного пузыря. При злокачественных опухолях обычно выполняют расширенную радикальную холецистэктомию. Зачастую желчный пузырь удаляют по другому поводу, и уже после операции по результатам биопсии в нем обнаруживают опухолевые клетки.
Срочное удаление желчного пузыря — в течение ближайших 48–72 часов — показано при остром холецистите, когда не помогают лекарственные препараты или развились осложнения. Это опасная патология, при которой погибают до 1–6% пациентов. Острый холецистит может осложниться такими угрожающими для жизни состояниями, как некроз (гибель), перфорация (образование сквозного отверстия) стенки желчного пузыря и развитие перитонита (воспаления в брюшной полости), внутрибрюшинный абсцесс (гнойник), сепсис (системное воспаление — «заражение крови»).
Сколько дней на больничном после инсульта
больничный лист для людей, заболевших туберкулезом, оплачивается в полном объеме до выздоровления или до получения группы инвалидности.
- Пособие если ребенок не ходит в детский сад в 2019
- Сколько Стоят Обеды В Школе 1210 2019
- Выплаты За Третьего Ребенка В 2019 Году В Ростовской Области Неработающим
- С 1 Мая Им Вновь Предоставят Скидку В Размере 50 Процентов На Весь Объём Потребляемых Коммунальных Услуг Без Учёта Норм Потребления.
Дальнейшая терапия осуществляется в стационаре.
Продолжительность курса терапии зависит от состояния пациента и успешности его восстановления.
Первые часы после кровоизлияния в мозг являются самыми решающими для оказания первой помощи и закрепления стойкого эффекта выздоровления. При положительной динамике процесс реабилитации можно продолжить в домашних условиях: делать уколы и принимать таблетки.
Тем, кто нуждается установке капельницы, следует обращаться в больницу.
Сколько времени с инсультом лежат в больнице
Понятно, что всё зависит от «тяжести» протекания болезни, но , столкнувшись с этой проблемой была крайне удивлена, что могут выписать и через неделю, если, как говорят врачи, «динамика хорошая».
Сколько дней держат на больничном после инсульта
Важно
При этом больничный лист оформляется либо организацией, которая производит процедуру оплодотворения (если у той есть на это соответствующая лицензия), либо медицинской организацией по месту жительства, регистрации или пребывания женщины (если у тех, кто занимается экстракорпоральным оплодотворением соответствующей лицензии нет). Официально купить больничный лист также можно, но это будет уже не законно.
В последнем случае больничный лист оформляется на основании карты, выданной медицинской организацией, проводившей манипуляции с оплодотворением.
Продолжительность больничного листа после инсульта
Для оформления листка нетрудоспособности требуется обратиться к лечащему доктору. Пока инсультник находится на лечении в стационаре, больничный лист действует на весь срок терапии. После выписки из больницы пациент вправе продлить данный период. Решение о продлении принимается врачом в зависимости от состояния больного.
Оформить больничный лист после инсульта вправе пациент, который подлежит обязательному социальному страхованию либо самостоятельно платит взносы в ФСС РФ. Рассчитывать на получение документа может как российский гражданин, так и иностранец или лицо без гражданства, которые живут на территории России на законных основаниях.
Больничный по уходу за ребенком в 2021 году
- в сумму доходов входит не только заработная плата, но и все официальные бонусы: отпускные выплаты, премии, гонорары и т. д.;
- в сумму доходов не включены любые социальные выплаты (пособия и прочие);
- при смене места работы новому работодателю необходимо предоставить специальную справку для расчета пособия по временной нетрудоспособности;
- в трудовой стаж не входят периоды обучения и безработицы при переходе от одного работодателя к другому; сумма пособия ограничена, на 2021 год лимит составляет 2 150,68 рублей в день;
- оплата производится по большему из показателей: пособие по стажу или пособие по МРОТ.
- если болеет ребенок-инвалид;
- если у ребенка диагностирована ВИЧ-инфекция;
- если у ребенка осложнения после вакцины, онкологии либо радиации;
- при карантине (для воспитанников детских садов);
- если врачебная комиссия продлила сроки лечения ребенка.
Стационарное лечение
После того как состояние человека было стабилизировано, его переводят в общее лечебное отделение для прохождения восстановительной терапии. Сколько дней лежат в больнице с инсультом? Время пребывания больного на стационарном лечении рассчитывается исходя из тяжести полученного увечья. Зачастую этот срок составляет от 90 дней или 3 месяцев.
Это время полностью зависит от следующих факторов:
- Восстановились ли двигательные функции.
- Восстановилось ли сознание и способность ясно выражать собственные мысли или позвать на помощь.
- Снизился ли отек головного мозга и насколько восстановилось кровообращение в пораженной мозговой доле.
- Также отмечается, что артериальное давление и сердечный ритм должны нормализоваться.
Очень важно, чтобы на момент перевода пациента из отделения интенсивной терапии он мог самостоятельно обходиться без аппарата искусственной вентиляции легких, а также питаться привычной едой